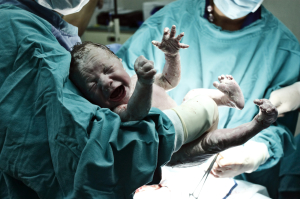
Selbstbestimmt und risikolos? „Wunschkaiserschnitt“
von Beate Schücking
erschienen in "Dr. med. Mabuse" Nr. 148, S. 27-30
mit freundlicher Genehmigung der Autorin
Die Kaiserschnittraten in Deutschland steigen. Zunehmend wird der Eingriff nicht mehr nur bei tatsächlich vorliegender Indikation angewendet, sondern auch als so genannter „Wunschkaiserschnitt“.
Beate Schücking zeigt, wie riskant und sinnlos dieser ist, und fragt, woher das Bedürfnis nach diesem Eingriff eigentlich rührt, sprechen sich doch die Schwangeren selbst kaum explizit dafür aus. Zu
fordern bleibt nur das Übliche: angesichts nicht vorhandener vergleichender Untersuchungen mehr Forschung – und eine bessere Information der Frauen über Risiken und Nebenwirkungen.
Seit ca. fünf Jahren wird unter deutschen GeburtshelferInnen eine kontroverse und zuweilen stark polarisierte Diskussion um den Kaiserschnitt (Sectio) geführt, auf die im Folgenden aus
gesundheitswissenschaftlicher Perspektive und auf der Basis auch internationaler Erfahrungen eingegangen wird. Die Transformation der ‚normalen Geburt‘ in einen hochtechnisierten Prozess ist bereits
vor über 20 Jahren von engagierten Frauen thematisiert worden (The Boston Women's Health Book Collective, 1980). Damals bot nicht die (noch niedrige) Kaiserschnittrate, sondern die „programmierte“
und wenig familienfreundlich gestaltete Geburt Anlass zur Kritik. In folgenden Jahren wurden wesentliche Impulse gegeben, die Kreißsaalatmosphäre angenehmer zu gestalten (Akzeptanz der werdenden
Väter; freundlichere Möblierung; bequeme Geburtsbetten, neuerdings in vielen Kliniken auch Geburtswannen), doch zu einem wirklichen Abbau der Apparatemedizin bei der Geburt ist es nicht gekommen. Im
Gegenteil, im Zuge technischer Entwicklungen, die verbesserte und neue Geräte schufen und weiter schaffen, kommen Apparate und inzwischen auch Kaiserschnitt-Operationen vermehrt routinemäßig zum
Einsatz (Schücking & Schwarz, 2001; Hall & Bewley, 1999).
Häufigkeit von Kaiserschnitten
Kaiserschnittraten zeigen seit Jahren eine hohe Variationsbreite: Sie liegen derzeit in den Niederlanden noch unter 10 %, in skandinavischen Ländern um 15 %, in Deutschland bei 20-25 % in den
westlichen und um 15 % in den östlichen Bundesländern und in den USA bei etwa 25- 27 % (Schneider et al., 2000 und eigene Recherchen, 2003). Weltweit ist der Kaiserschnitt inzwischen wahrscheinlich
die häufigste durchgeführte Operation. In der Bundesrepublik ist die Zahl der Kaiserschnitte von 15,3 % (1991) auf 22,6 % (2001) gestiegen. Zahlen, die die weltweite Entwicklung der Häufigkeit von
Sectiones anzeigen, liegen leider nicht vor, doch ist aus keinem Land ein aktueller Rückgang bekannt. Lange bekannt ist die Abhängigkeit vom Versicherungsstatus der Frauen: Privatpatientinnen weisen
erheblich höhere Sectiofrequenzen auf als Kassenpatientinnen. Diese werden beispielsweise für Privatpatientinnen in England bei 23 %, in USA bei 29 %, in Australien bei 30-35 % und in Rio de Janeiro
bei zirka 80 % angegeben (Schneider et al., 2000 - aktuell (2004) ist sicherlich von noch höheren Raten auszugehen). Allein diese Differenzen zeigen, dass die Entscheidung zur Durchführung eines
Kaiserschnittes nicht unbedingt auf medizinischen Fakten beruht. Dem entspricht ein in den Industrienationen deutlich zu beobachtender Trend zur „Wunschsectio“, die erstmals auch so benannt
wird.
Riskante Wunschsectio
Welche Risiken nehmen Frauen und Geburtshelfer in Kauf, die sich die Erfüllung dieses Wunsches zum Ziel setzen? Der geplante Kaiserschnitt (primäre Sectio) ist für das Kind ein Geburtsmodus mit
eigenen Gefahren. So entwickeln Kinder, die durch Kaiserschnitt geboren werden, eher ein Atemnotsyndrom als Kinder, die zum gleichen Schwangerschaftszeitpunkt vaginal geboren werden (Enkin et al.,
2000). Dies zeigen auch die Erfahrungen bei sorgfältig geplanten Wiederholungseingriffen, die nur die Voroperation als Indikation hatten (Boyers, 1998). Laut einer Arbeit von Krause ist dieses Risiko
2-4fach so hoch wie bei vaginaler Geburt. In der gleichen Arbeit wird auch das Auftreten eines Pneumothoraxes bei Sectiokindern 1,9-mal häufiger beobachtet (Krause, 2000). In einer großen
retrospektiven Analyse der bayrischen Perinatalerhebung (Schneider, 2001) zeigt sich ebenfalls eine höhere Morbidität der Kinder bei primärer Sectio. Noch vor wenigen Jahren hieß es international,
dass Sectioraten über 7-8 % die kindlichen perinatalen Ergebnisse nicht verbessern (Enkin et al., 1995), und die Weltgesundheitsorganisation empfahl Obergrenzen von 10-15 % . Für die mütterliche
Seite lässt sich sagen, dass die Sectiomortalität in Deutschland heute so niedrig ist wie noch nie zuvor. Dies ist sowohl Fortschritten in den Operationsmethoden, als auch bei den eingesetzten
Anästhesieverfahren zu verdanken (Huch et al., 2001). Dennoch kann man den Kaiserschnitt nicht als Bagatelleingriff einstufen: Zwar ist die Müttersterblichkeit bei der primären (geplanten) Sectio
niedriger ist als bei der sekundären, doch der Vergleich der Mortalitätsraten bei vaginaler Geburt und bei Sectio ergibt ein erhöhtes Sterblichkeitsrisiko für die Mutter beim Kaiserschnitt (Wagner,
2000), das durch Komplikationen wie Thromboembolien und Infektionen geprägt ist. Die Schwangerschaftswoche zum Zeitpunkt der Sectio und die mütterliche Altersverteilung zeigen in diesem Zusammenhang
keine Korrelation. So legen die Ergebnisse nahe, eine möglichst strenge rationale Basis zur Stellung der Kaiserschnitt-Indikation anzustreben (Kühnert et al., 2000). Unter den ebenfalls erhöhten
Morbiditätsrisiken sind insbesondere die erhöhten Gefahren von Blutungen, die bis zu Gebärmutterentfernungen führen, und die Entstehung von Verwachsungen, Darmverschluss sowie von
Plazenta-Einnistungsstörungen mit schweren Komplikationen bei späteren Geburten zu nennen (Schüßler et al., 1998). Ein weiteres Problem ist die deutlich erhöhte sekundäre Sterilität, und das erst
unlängst beschriebene viel höhere Risiko für eine Totgeburt nach der 34. Schwangerschaftswoche bei einer weiteren Schwangerschaft (Smith et al., 2003).
Sectio führt zur Risikoklientel-Einstufung
Der Zustand nach Sectio ordnet die Frau außerdem in der nächsten Schwangerschaft einer Risikoklientel zu (Paterson-Brown et al., 1998) wegen der Gefahr der Gebärmutterruptur. Dies begründet die
wieder ansteigende Zahl von zweiten und dritten Kaiserschnitten. In einigen USamerikanischen Kliniken wird den Frauen nach Erfahrung der Autorin bereits wegen des erhöhten organisatorischen Aufwands
nicht mehr die Möglichkeit zur Spontangeburt bei der nächsten Entbindung geboten – „einmal Kaiserschnitt, immer Kaiserschnitt“, heißt die Devise. Auch die in jüngster Zeit besonders intensiv
diskutierten Auswirkungen der vaginalen Geburt auf den Beckenboden (Al-Mufti, 1996; Schüßler et al., 1998) haben einige ärztliche Geburtshelfer für den "Wunschkaiserschnitt" plädieren lassen, obwohl
die internationale Gesellschaft für Gynäkologie und Geburtshilfe klar gegen diese Praxis als "unethisch" Stellung genommen hat (FIGO, 1999). Auch nach Kaiserschnitten tritt Beckenbodenschwäche im
späteren Leben auf. Nur die Urininkontinenz, nicht die Stuhlinkontinenz ist nach vaginalen Geburten häufiger. Welche Maßnahmen hier wirklich präventiv wirken können (Physiotherapie?) ist derzeit
ebenso offen wie die Frage der Auswirkungen des Geburtsmodus auf die Sexualität. Frauen berichten nach Kaiserschnitten zumindest genauso häufig über Schmerzen beim Verkehr wie nach vaginalen
Geburten.
Geburtserleben wird verhindert
Aus psychosomatischer Sicht stellt die Sectio eine Verhinderung des physiologischen Geburtserlebnisses dar (Mutryn, 1993). Das aktive Gebären und Erleben der Geburt, das Sehen und Spüren, wie das
Kind geboren wird, die Möglichkeit, es sofort berühren und ungestört annehmen zu können, fehlt. Das vermutlich endorphin- und oxytocin-gesteuerte “Glücksgefühl” nach der Spontangeburt, das viele
Frauen sehr eindrücklich als einen der Höhepunkte ihres Lebens beschreiben, stellt sich ebensowenig ein wie der Stolz darauf, die enorme Geburtsarbeit bewältigt zu haben. Häufig kommen als
Langzeitfolgen Versagensgefühle bei den Frauen zumTragen (Cooper & Murray, 1998). Die Sectio nimmt der Frau ferner die Möglichkeit, eine selbstbestimmte Geburt zu gestalten und mit dem Partner
zusammen die Geburt zu erleben (Stauber et al., 1999). Die sich daraus ergebenden möglichen Folgen sind unterschiedlich und nicht sicher abzusehen (Cranley, 1983, DiMatteo et al., 1996). Sie können
zu einer Beeinträchtigung des Selbstbildes und auch zu Veränderungen im Sexualleben führen. Des Weiteren gilt ein besonderes entwicklungspsychologisches Interesse dem sogenannten Bonding und seinen
Auswirkungen auf die Eltern-Kind-Beziehung, der Aufnahme der Stillbeziehung etc. bei Sectio (Garel et al., 1990). Trotz vieler Verbesserungen gegenüber früheren Jahren bietet die OP-Situation nicht
den günstigsten Rahmen für ungestörte Kontaktaufnahme zum Neugeborenen (Enkin et al., 2000). Das „National Institute for Clinical Excellence“(NICE), eine 1999 gegründete Institution des britischen
Gesundheitssystems, das „Best-Practice-Guidelines“ erstellt, arbeitet derzeit an einer Richtlinie für den Kaiserschnitt, die im April 2004 fertiggestellt und dann unter www.nice.org.uk abrufbar sein
wird. Der jetzige Entwurf weist u.a. darauf hin, dass Frauen informiert werden sollten über den längeren Krankenhausaufenthalt, das jeweils um ein Mehrfaches höhere Risiko für Blutungen, Entzündungen
der Gebärmutter, postoperative Blasenprobleme, notwendige Folgeoperationen und Thromboembolien, wie auch über die Risiken in weiteren Schwangerschaften.
„Präventive Praxis“?
Dieser langen Liste von Risiken und Nachteilen gegenüber steht die Erfahrung vieler Frauen, dass eine klinische Spontangeburt in ihrem Verlauf nicht vorhersehbar ist - in den letzten Jahren haben
nicht nur die geplanten Kaiserschnitte, sondern auch die sekundär die Geburt beendenden Eingriffe zugenommen. Insbesondere für Erstgebärende, und besonders häufig nach geburtseinleitenden Maßnahmen,
endet eine spontan begonnene Geburt nicht selten im für die Frau dann besonders enttäuschenden Kaiserschnitt, oder mit Saugglocke/Zange. Das Angebot, dann doch von vornherein die Operation
einzuplanen , wirkt u.U. fast als „präventive“ Praxis. Jedoch sollte hier nicht übersehen werden, dass die hohe Rate sekundärer Kaiserschnitte - die durchaus einer eigenen Betrachtung i. S.
geburtshilflicher Kunst, aber auch zunehmender Sicherheitsbedürfnisse und Ängste der im Kreißsaal Tätigen wert wäre - schon aufgrund der oben erwähnten zusätzlichen Risiken nicht ernsthaft als
wissenschaftliches Argument für primäre sectio herangezogen werden kann. Häufig wird argumentiert, dass im wesentlichen der Wunsch der „modernen, selbstbestimmten“ Frau ausschlaggebend für den
Geburtsausgang sei. Die Untersuchungen, die bisher zu dieser Frage durchgeführt wurden, zeigen allerdings, dass nur wenige Schwangere einen Sectio- Wunsch äußern (7-8 % von 3061 prospektiv befragten
Schwedinnen (Hildingsson 2002); 4 % in einer noch unpublizierten Studie (Hellmers/Schücking) an 370 Deutschen). Zudem zeigt die schwedische Untersuchung, dass nur Ängstlichkeit und Depressivität
sowie traumatische Erfahrungen bei früheren Geburten mit dem Wunsch nach Kaiserschnitt verbunden waren. Auf Basis dieser Ergebnisse muss befürchtet werden, dass die zunehmend geübte Praxis eine in
Zeiten evidenzbasierter Medizin seltsam anmutende Form psychiatrisch/psychotherapeutischer Intervention in Form eines großen chirugischen Eingriffs darstellt.
Beate A. Schücking ist Allgemeinärztin und Psychotherapeutin und seit 1995 Professorin für Gesundheits-& Krankheitslehre, Psychosomatik im FB
8/Gesundheitswissenschaften der Universität Osnabrück.